除草劑百草枯中毒預後與治療
百草枯是大陸的paraquat俗稱,台灣叫做巴拉刈,二十幾年前大家樂盛行時,每到開獎隔日,就有不少服藥自殺中毒的案例,經過了這麼多年,治療上,有什麼進展嗎?答案是沒有!
2008韓國一篇375例回溯性報告,存活率為29.3%,存活者血中濃度上限為2.64 ppm,高於3.4 ppm者,無一存活;最低致死濃度:0.12 microg/ml at 5 hours; 0.02 microg/ml at 12 hours; 0.01 microg/ml at 24 hours.
Association between plasma paraquat level and outcome of paraquat poisoning in 375 paraquat poisoning patients. Clin Toxicol (Phila). 2008 Jul;46(6):515-8
日前在丁香園危重急救版網站,有感於救治訊息的雜亂不全,故發起一帖:百草枯中毒的預後與治療-文獻複習。
繁體全文如下:
2008韓國一篇375例回溯性報告,存活率為29.3%,存活者血中濃度上限為2.64 ppm,高於3.4 ppm者,無一存活;最低致死濃度:0.12 microg/ml at 5 hours; 0.02 microg/ml at 12 hours; 0.01 microg/ml at 24 hours.
Association between plasma paraquat level and outcome of paraquat poisoning in 375 paraquat poisoning patients. Clin Toxicol (Phila). 2008 Jul;46(6):515-8
日前在丁香園危重急救版網站,有感於救治訊息的雜亂不全,故發起一帖:百草枯中毒的預後與治療-文獻複習。
繁體全文如下:
續:最近參與了版內兩帖農藥中毒的討論,勾起塵封的記憶,搜索了一下論壇,有cz120120戰友精彩且豐富的臨床救治經驗與分享,其本人亦熱心於百草枯的研治,並且建立第一個專業的百草枯中毒救援網,推廣治療經驗與接受中毒諮詢,其熱忱令人敬佩。於是興起整理臨床醫師最為關心的實務問題,『預後與治療』,期望能給一線醫師一個快速床邊參考,因為是『整理』,如果有甚麼不足或遺漏之處,請在此專業領域的同道不吝補充,若有不同意見,或覺得有謬誤之處,也請不吝指教。
百草枯是劇毒的除草劑herbicide中毒,死亡率平均在60~80%之間,嚴重患者,死亡率接近100%。
初步處理,按一般毒藥物中毒,decontamination,清洗,清除藥物,以及洗胃,吸附劑,灌腸等。接下來,最重要的是判別病人中毒的嚴重度,以此預估病程與預後。
1.以口服劑量判斷,致死劑量為2~4gm, 約10~20 ml;以20%濃度為例:
輕度:<20 mg/kg, <7ml
中重度:20~40mg/kg 7~14 ml
猛爆型>40 mg/kg >14ml 大多一星期內死亡。
{Ref1}:Recognition and management of pesticide poisoning. 4th ,1993.
故,能熬過第一個禮拜的人,才能取得存活的入場券。
只靠此判斷者容易失真,其一,容量的計算為預估值,非常不正確,其二,與是否空腹,或與食物合用,或飲酒,會影響預後結果,曾遇過一例病人,其死意甚堅,怕服用後嘔吐,毒性不夠,就用甘蔗渣沾著吃,結果卻存活。
2.使用尿液定性檢驗:
尿液的定性檢驗,是診斷的必要條件,每個醫院都能作。如果是尿液檢查呈現海洋藍Navy blue,或是深藍deep blue,為嚴重中毒的徵象,預後很差,若是無色或淺藍則較有治癒希望。
{Ref2}Prognostic value of plasma and urine paraquat concentrations. Hum. Toxicol. 6: 91-93
3.測量血中濃度
這個是最為科學客觀的指標,但還要與服用時間配合解讀,可惜多數醫療院所無此測量設備,這造成各文獻報告治療成效結果,判讀的盲點與困難,這樣的情形,在中文的文獻更為凸顯。
a. 病人血液濃度於第4, 6, 10, 16, 24小時若小於 2.0, 0.6, 0.3, 0.16 , 0.1 mg/L
(ppm)比較有機會存活。
{ref 3} Paraquat poisoning: significance of plasma-paraquat concentrations.
Lancet. 1979 Aug 18;2(8138):330-2.
b. SIPP(severity index of paraquat poisoning) 指標:病人血液濃度與服用藥物至治療的間隔時間乘積。比如血中濃度為2.0 mg/L, 時間為10小時,SIPP:2x10=20。 SIPP小於10者才有機會存活,SIPP大於50者都死於循環衰竭,小於50大於10者死於呼吸衰竭。
{ref 4} Severity index of paraquat poisoning. Lancet 1988; June 11. 1(8598):1333.
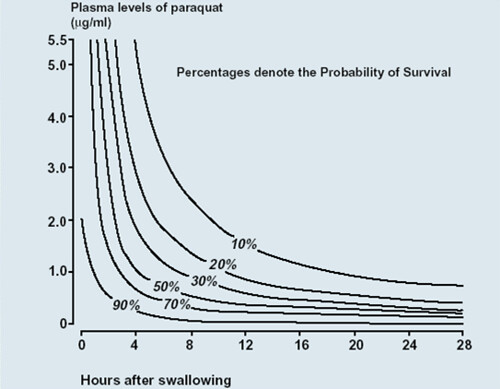
c. Hart contour map,利用血中濃度與服用時間分佈圖,采linear discriminant function定位出10%~90%存活曲線,這是目前為止最多病例數(219)所統計出來的結果,極具參考價值。感謝lp151429即時傳送百草枯中毒ppt檔,裡面有Hart 的圖,現轉貼於下。待續…………..
{ref 5} A new statistical approach to the prognostic significance of plasma paraquat concentrations. Lancet. 1984 Nov 24;2(8413):1222-3
續:在英文文獻中,不管是系列病例,還是療效報告,都會測量血中濃度,以此判斷病情嚴重度與預後,或者是治療成效比較,而中文文獻中卻很少,其根本原因在於缺乏測量儀器,沒有血藥濃度,再好的研究報告,也無法與世界接軌,這是非常可惜的一件事情。個人只找到兩篇中文報告:
1. 血液灌流對百草枯中毒患者血藥濃度及預後的影響。中國急救醫學2005年12月第25卷12期 928~9頁。
重點摘要:血液灌流不能降低總體死亡率,但對於SIPP<20者,死亡率下降明顯,但無統計學意義,主要原因是病例數太少。這裡可以探討的地方有二,一是使用何種藥罐(愛爾活性碳YTS-150型,重慶產),二是灌流時間與次數(一次灌流,2~4小時),尤其是後者,目前學界的認知可以做到8小時的灌流,這點是可以爭辯之處。
2. 血液灌流前後百草枯血藥濃度與預後的關係。中國綜合臨床2008年6月24卷第6期p517~8。
重點摘要:比較一次與多次灌流,低濃度與高濃度的治療,結果,低濃度組多次灌流的死亡率明顯降低。
灌流器採珠海麗珠HA-330型,灌流時間2~2.5小時,所有灌流均與透析串聯(所以他不是純灌流)。
這篇的問題在於,他將濃度搞錯了,整整多了10倍,比如以平均濃度18.16 mg/L,為界,區分高低濃度組,實際正確的寫法應該是1.816 mg/L。而以平均濃度為界的說法,也無科學依據,這樣的分組也是有爭議的。
與cz120120戰友交流後,得知有幾家醫院可以檢測濃度,北京公安部司法鑑別中心和廣東省惠州市人民醫院,從發表論文來看,北京307醫院,河北新醫大學,以及重慶西南醫院,天津市武警醫學院附屬醫院,,河南新鄉醫學院,另外qwj2008戰友提供的,河北省石家莊白求恩國際和平醫院等。相信應該有更多的三甲醫院可以作定量檢測,每一家收治此類患者的醫院,都應該打探聯絡鄰近醫院有哪一家可以作,如果每一省至少有一家可以提供此項檢測,可以請求院際合作與服務,那麼對於開展百草枯治療的臨床觀察或研究,應該會有相當正面的效果。
治療方案:
由於百草枯的死亡率太高,因此,就人道醫療的角度,所有就學理上說得過去的治療手段,無不盡其所能的,傾巢而出,總期望能幫一點是一點,不過經過二三十年的治療經驗,最終有些還是證明只是隔靴搔癢,杯水車薪,不影響最終的結果。
1. 阻止腸胃道吸收:洗胃或全腸灌洗(whole gut larvage)
2. 加強清除血中毒物: 強制利尿forced diuresis,血液灌流hemoperfusion或其他血液淨化手段
3. 抗氧化或抗氧化藥劑:維生素B,C,E,氧化物歧化酶 superoxide dimutase,去鐵敏desferroxamine,乙醯半胱氨酸N-acetylcysteine,控制性低氧療法controlled hypoxemia,一氧化氮 Nitrous oxide,
4.肺纖維化預防與治療:免疫抑制療法immunosupression(環磷醯胺和類固醇激素療法),放射線療法radiotherapy
這樣的全方位醫療思維,可以由早期1986 Dr.Addo的一篇論文體現:
{ref 6}Leucocyte suppression in treatment of 72 patients with paraquat poisoning. Lancet 1986, May 17 P1117.
他的方案是:
1. 若3小時內入院,給予Stomach washout with 3 L N/S through 12 French NG tube.。
2. 60 gram Fuller's earth in 300 ml water, 10 tablets activated charcoal q6h for one week.
3. 15 ml 50% MgSO4 (可加上喝水,量不限)q6h for one week
4. IV 4.3% dextrose in 0.18 mol/L saline with Vitamin (large amount of Vit.B, C)and potassium supplement
5. Forced diuresis with frusemide 40mg/day iv for 2 weeks
6. Dexamethasone iv 8 mg q8h for 2 weeks, then orally 0.5 mg q8h for 2 weeks, and cyclophophamide 5mg/kg/day iv in three doses to maximum of 4 gram in 2 weeks
不否認,早期很多從事百草枯診治的前輩,都是跟隨著Dr. Addo的腳步,跌跌撞撞,一路摸索過來,到目前為止,就近年的文獻來觀察,應該可以簡化如下,這是參照Dr. Lin 2006的方案。
{ref 7}Repeated pulse of methylprednisolone and cyclophosphamide with continuous dexamethasone therapy for patients with severe paraquat poisoning. Crit Care Med 2006; 34:363-73.
1. 若是24小時內,經洗胃後,經由鼻胃管給予,活性碳 1 g/kg 加入250 ml Mg citrate.
2. 給予兩個劑量的8小時血液灌洗hemoperfusion
3.不使用免疫抑制衝擊療法:(血液灌洗後, dexamethasone 5 mg IV q6 hrs 直到 PaO2 >11.5 kPa (80 mm Hg) 或死亡。)
4.使用免疫抑制衝擊療法:15 mg/kg cyclophosphamide in 5% glucose saline 200 mL 給2 天, 1 g of methylprednisolone in the other 200 mL of 5% glucose saline IV infused for 2 hrs per day. 給3 天
然後給予dexamethasone 5 gm q6h 直到 PaO2> 11.5 kPa( 80mmHg)
如果病人PaO2 掉到 8.64kPa(60 mmHg) 以下,病人的白血球在3000/m3以上,距離前次衝擊療法2周以上,可重複一次,Repeated pulse therapy with 1 g of methylprednisolone in the other 200 mL of 5% glucose saline intravenously infused for 2 hrs per day for 3 days was given again. In addition, 15 mg/kg/day cyclophosphamide was infused for 1 day again
再接續dexamethasone 5mg q6h 直到 PaO2 > 11.5kPa (80 mmHg)
以上的方案,個人只對血液灌流的方法有意見,一般文獻上都接受至少8hrs的血液灌流,以及二次以上的灌流療法,依照藥物動力學,24小時後,大概就失去清除血液內毒物的黃金時間,與其分次洗,何不連續洗,這中間不僅可以避免清除藥物的空窗期,也同時節省醫療資源與護理人力。