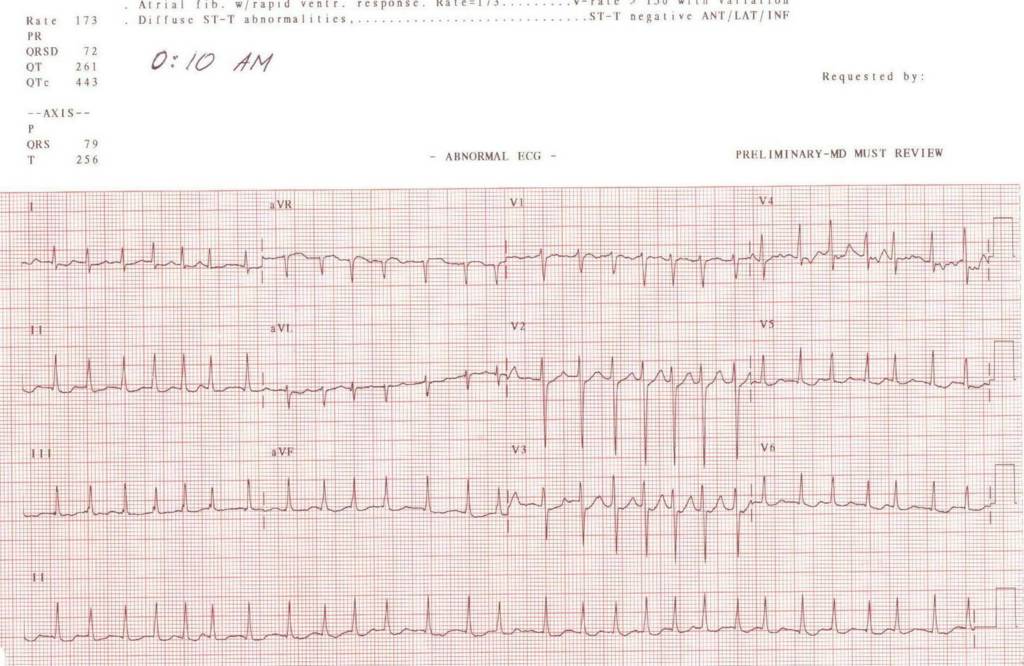
Atrial fibrillation with RVR
原始連結:TRUP術後急性左心衰竭一例
這個案例可以討論多方面的問題!
1.以心臟病患進行非心臟手術的術前評估,這個病人適合麻醉嗎?
2.麻醉的方案是什麼?術中的監測手段有哪些?
3.心房顫動患者圍術期的快速心室率如何處理?
4.新的雙極電燒術對麻醉處置有何影響?
1, 2007新版的ACC/AHA 指導準則,首先就是要評估病人是否有活動性心臟疾病,Active heart conditions. 包括:severe valvular diseases, Unstable coronary syndrome, decompensated heart failure, 還有Significant arrythmia,最後一項包括,uncontrolled atrial fibrillation ( HR >100 /min at rest) ,病人入室的心律在86-155/min,個人不認為病人的心率控制是達標的(optimized rate control)!心率控制不佳,除了藥物與劑量需檢討外,是否有電解質不平衡的因素?鉀與鎂的濃度是多少呢?樓主後來又補充,術前針atropine 0.5 mg,這裡也犯了一個原則上的錯誤!房顫的治療,心率的控制為重中之重,使用會增加心率的藥物,是得不償失,texsamousedoc老師在論壇有專帖提及除了少數情況外,術前不需常規使用atropine!
完左阻滯不需預先置入臨時起博!
2. 麻醉的方案取捨,有兩個地方要考慮!房顫的病人都有抗凝,這個病人的凝血功能是如何呢?使用何種藥物?術前停藥多久?這會影響是否採用區域麻醉的決策。其二,手術使採用單極還是雙極電燒器?這牽涉到沖洗液是water 還是 saline?既然病人是使用saline,那TRRP syndrome (dilutional hyponatremia)的機率就極低,就不一定非得採用區域麻醉不可。至於心臟的情況會不會影響麻醉方案?這就仁智互見,沒有絕對的優劣!視個別情況而定!
樓主採用腰硬聯合,脊麻 bupivacaine 8 mg,不曉得是採用高比重還是等低比重溶液?就劑量而言,樓主已經有刻意減量,不過有硬膜外保駕,似乎可以再降一點劑量,或者與narcotics聯合。就預防或降低血壓的手段而言,還可以採用坐姿穿刺,並維持一段時間後再平躺,或者側躺穿刺後,馬上采截石位,下肢抬高後所增加的回心血量也可以減緩血管擴張後後的血壓下降。
術中的監測手段是否要增加?個人覺得需要!房顫的血壓以NIBP測量,高低振幅是比較大的,若加上採用區域麻醉,以侵入性血壓-動脈導管來監測,對病人血壓的掌控是會比較即時有效的!其次,對於心肺功能較差的病人,在進行激烈的血行力學改變(volume shifting)的麻醉與手術時,提高監測規格,本來就是理直氣壯justified,至於CVP的置放,也是利大於弊,持續性的中央靜脈壓監測,可以持續監視intravascular volume的改變,其次,對於手術前後,預期需要進行干預快心室率時,可達龍的注射,需經由大的中央靜脈路徑。
3. 病人的生命徵像在腰麻15分鐘後,開始有變化,有可能是藥效達到最高峰,也有可能只是一次NIBP血壓偏低而已,關鍵在於打麻黃素,樓主沒有披露心率,是不是病人的心率變化是越來越快啊?快心率對房顫可說是雪上加霜。脊麻生理變化是血管擴張,只需使用到縮血管的藥物phenylephrine苯腎,不需要用到影響到心臟beta的藥物!
對於心率的處理,鈣離子阻斷劑diltiazem的作用最快,效果最好,但低壓的副作用,讓人有所顧忌,而amiodarone可達龍最安全,digoxin一般被認為緩不濟急,不過有篇急診的報告認為跟可達龍一樣好。就這個病人而言,可達龍是一個drug of choice! 初始劑量75mg太少,不過15分鐘後追加75mg ,其實也符合guideline建議的150mg over 30-60min。甲強龍激素的使用就不知作用在哪裡了?
4. 雙極電燒的使用,有人直言是終結TURP SYNDROME時代的開始,因此,麻醉的選擇,區域麻醉不再是優先選項,雖然避免了dilutional Hyponatremia,但還是無法免除fluid overloading的可能性,因此實時監測血中容量的半侵入性監視器 - esophageal doppler 就有使用的機會,多了一項血行力學監測,對病人而言就多一份保障。
參考連結:向TURP SYNDROME說再見
目前沒有一個臨床可以實用的方法來偵測盥洗液的滲入量,不管是實時real-time還是間斷的 intermitternt,不過倒是可以直接測量血中鈉離子的濃度,但也有其侷限性,比如,多久要測,是否需要常規監測等,都還沒有一致的看法。所以麻 醉方面如何來預防,就低滲透性沖洗液來說,採用區域麻醉,多數為脊麻,監控病人的意識狀態,成了最基本也最簡單的方式!但如果病人無法採用區域麻醉的話 呢?
以前有一種方式是將乙醇加入沖洗液內,再測量吐氣中乙醇含量來監控,這當然具有非侵犯性,簡單的優點,不過這只能知道有無液體滲入,但與滲透量或者鈉離子濃度,尚無法形成很好的正相關,其他如酗酒者,對此種測量方法也不適合。
下 個月即將出刊的anesthesial & analgesia 有一篇case report,他是採用TED (trans-esophageal Doppler ),來作為TURP syndorme 的監控。TED texasmousedoc 老師在圍術期液體處置(perioperative fluid management)的專帖有討論過,是一個監控圍術期血液溶量Intravascular volume status的工具之一,且具有較不侵犯性的特質less invasive,以下簡略摘錄病例:
75 歲ASA I 男性,行二次TURP,及cystolithotripsy,采TIVG(propofol+sulfentanyl)氣管插管,rocuronium 肌松。除標準監測外,使用TED probe (CardioQ, Deltex Medical)。
術前計算的體液缺失約1000ml,以等張 性Lactated Ringer's 500ml 以及 6% hydroxyethyl starch (Voluven) 500ml補充,之後TED的基礎值,心博量由57ml上升至82ml,心輸出量3.2 ->4.7 L/min,FTc (一種該儀器經由計算演算出來的參數 flow time corrected for heart rate,用來評估血管內血管容量程度intravascular volume status)顯示適當的血容量反應(+10% 從328 ->361ms)。
沖洗液使用含5% sorbitol (Baxter),液體高度60 cm。
手術到60分鍾,TED顯示心博量上升到114 ml, 心輸出量 7.2/min,FTc 從328 ->399,通知外科醫師可能可能發生TURP syndrome,急抽血鈉值,從142 掉到 118 mmol/L。
此時血壓同步掉到 90/60, 心跳 62/min,TED的其他參數,Mean systolic blood flow acceleration 4.8->6.6 cm/ s2 , peak velocity 43 ->64 cm/s.
經過一番緊急處理,病人在手術後4小時才恢復意識。
以 上匯報,供戰友參考。Transurethral Resection Syndrome Detected and Managed Using Transesophageal Doppler. anaesthesia & analgesia 2008;107(3):921-5.
最後回應樓主的開版宗旨,要預防TURP syndrome,從根本上杜絕低滲透性沖洗液,才是正本清源之道。外科技術與材料的改進,遠比事後的監測來的有效。
病人男性,76歲,術前診斷:前列腺增生、冠心病、主動脈瓣關閉不全、房顫、完全性左束枝傳導阻滯、高血壓病、出血性心肌病。心臟彩超示:全新增大,EF46%,主動脈瓣關閉不全中量反流,左室壁活動異常。心內科會診過,心功能2級,說情況還可以,予倍他樂克、安博偉口服。
病人入室後監測血壓(116、/77mmHg)、心律(AF律,心室率89-155bpm)、脈氧(97%),L3-4穿刺行腰麻,穿刺順利,見腦脊液後注入0.5%布比卡因8mg,硬膜外置管順利,病人平臥位,血壓3分鐘測一次,觀察15分鐘,血壓波動不明顯,維持在收縮壓在114-135,舒張壓在 71-89,擺體位(截石位),複測血壓100/70mmHg,予麻黃鹼6mg,複測血壓125/83mmHg,手術9點15開始,10分鐘左右血壓又降至94/68mmHg,再麻黃鹼6mg,這樣重複給麻黃鹼30mg。手術30分鐘結束,因血壓還不是很穩定,故觀察一會,沒有馬上送病人,病人一直沒有任何不適主訴,心室率任然在101-168之間,期間又給過麻黃素6mg,9:55,病人SPO2開始下降,將氧流量開至3,仍然只有 93-94%,10:00病人主訴胸悶,SPO2繼續下降,心電圖波形出現室速波形,心思率很快,180多,甚至200,立即予面罩吸氧,速尿5mg,西地蘭0.4mg稀釋至20ml慢推,請心內科醫生會診,準備好除顫儀,急查血氣分析和電解質(由於我們科室沒有血氣分析儀,所以直到病人送回ICU都不知道結果)。心內科醫生說是急性左心衰竭,予速尿40mg,甲強龍40mg,可達龍75mg,再給可達龍60mg/h泵注。15分鐘後,又予甲強龍 40mg,可達龍75mg慢推,繼續觀察,12:00,病人情況稍好轉,送至ICU,期間血壓尚平穩,收縮壓維持在130以上,舒張壓在70以上。
思考:這種病人可以手術嗎?術前還要再做哪些處理?術中怎樣能防止心衰呢?
這個案例可以討論多方面的問題!
1.以心臟病患進行非心臟手術的術前評估,這個病人適合麻醉嗎?
2.麻醉的方案是什麼?術中的監測手段有哪些?
3.心房顫動患者圍術期的快速心室率如何處理?
4.新的雙極電燒術對麻醉處置有何影響?
1, 2007新版的ACC/AHA 指導準則,首先就是要評估病人是否有活動性心臟疾病,Active heart conditions. 包括:severe valvular diseases, Unstable coronary syndrome, decompensated heart failure, 還有Significant arrythmia,最後一項包括,uncontrolled atrial fibrillation ( HR >100 /min at rest) ,病人入室的心律在86-155/min,個人不認為病人的心率控制是達標的(optimized rate control)!心率控制不佳,除了藥物與劑量需檢討外,是否有電解質不平衡的因素?鉀與鎂的濃度是多少呢?樓主後來又補充,術前針atropine 0.5 mg,這裡也犯了一個原則上的錯誤!房顫的治療,心率的控制為重中之重,使用會增加心率的藥物,是得不償失,texsamousedoc老師在論壇有專帖提及除了少數情況外,術前不需常規使用atropine!
完左阻滯不需預先置入臨時起博!
2. 麻醉的方案取捨,有兩個地方要考慮!房顫的病人都有抗凝,這個病人的凝血功能是如何呢?使用何種藥物?術前停藥多久?這會影響是否採用區域麻醉的決策。其二,手術使採用單極還是雙極電燒器?這牽涉到沖洗液是water 還是 saline?既然病人是使用saline,那TRRP syndrome (dilutional hyponatremia)的機率就極低,就不一定非得採用區域麻醉不可。至於心臟的情況會不會影響麻醉方案?這就仁智互見,沒有絕對的優劣!視個別情況而定!
樓主採用腰硬聯合,脊麻 bupivacaine 8 mg,不曉得是採用高比重還是等低比重溶液?就劑量而言,樓主已經有刻意減量,不過有硬膜外保駕,似乎可以再降一點劑量,或者與narcotics聯合。就預防或降低血壓的手段而言,還可以採用坐姿穿刺,並維持一段時間後再平躺,或者側躺穿刺後,馬上采截石位,下肢抬高後所增加的回心血量也可以減緩血管擴張後後的血壓下降。
術中的監測手段是否要增加?個人覺得需要!房顫的血壓以NIBP測量,高低振幅是比較大的,若加上採用區域麻醉,以侵入性血壓-動脈導管來監測,對病人血壓的掌控是會比較即時有效的!其次,對於心肺功能較差的病人,在進行激烈的血行力學改變(volume shifting)的麻醉與手術時,提高監測規格,本來就是理直氣壯justified,至於CVP的置放,也是利大於弊,持續性的中央靜脈壓監測,可以持續監視intravascular volume的改變,其次,對於手術前後,預期需要進行干預快心室率時,可達龍的注射,需經由大的中央靜脈路徑。
3. 病人的生命徵像在腰麻15分鐘後,開始有變化,有可能是藥效達到最高峰,也有可能只是一次NIBP血壓偏低而已,關鍵在於打麻黃素,樓主沒有披露心率,是不是病人的心率變化是越來越快啊?快心率對房顫可說是雪上加霜。脊麻生理變化是血管擴張,只需使用到縮血管的藥物phenylephrine苯腎,不需要用到影響到心臟beta的藥物!
對於心率的處理,鈣離子阻斷劑diltiazem的作用最快,效果最好,但低壓的副作用,讓人有所顧忌,而amiodarone可達龍最安全,digoxin一般被認為緩不濟急,不過有篇急診的報告認為跟可達龍一樣好。就這個病人而言,可達龍是一個drug of choice! 初始劑量75mg太少,不過15分鐘後追加75mg ,其實也符合guideline建議的150mg over 30-60min。甲強龍激素的使用就不知作用在哪裡了?
4. 雙極電燒的使用,有人直言是終結TURP SYNDROME時代的開始,因此,麻醉的選擇,區域麻醉不再是優先選項,雖然避免了dilutional Hyponatremia,但還是無法免除fluid overloading的可能性,因此實時監測血中容量的半侵入性監視器 - esophageal doppler 就有使用的機會,多了一項血行力學監測,對病人而言就多一份保障。
參考連結:向TURP SYNDROME說再見
目前沒有一個臨床可以實用的方法來偵測盥洗液的滲入量,不管是實時real-time還是間斷的 intermitternt,不過倒是可以直接測量血中鈉離子的濃度,但也有其侷限性,比如,多久要測,是否需要常規監測等,都還沒有一致的看法。所以麻 醉方面如何來預防,就低滲透性沖洗液來說,採用區域麻醉,多數為脊麻,監控病人的意識狀態,成了最基本也最簡單的方式!但如果病人無法採用區域麻醉的話 呢?
以前有一種方式是將乙醇加入沖洗液內,再測量吐氣中乙醇含量來監控,這當然具有非侵犯性,簡單的優點,不過這只能知道有無液體滲入,但與滲透量或者鈉離子濃度,尚無法形成很好的正相關,其他如酗酒者,對此種測量方法也不適合。
下 個月即將出刊的anesthesial & analgesia 有一篇case report,他是採用TED (trans-esophageal Doppler ),來作為TURP syndorme 的監控。TED texasmousedoc 老師在圍術期液體處置(perioperative fluid management)的專帖有討論過,是一個監控圍術期血液溶量Intravascular volume status的工具之一,且具有較不侵犯性的特質less invasive,以下簡略摘錄病例:
75 歲ASA I 男性,行二次TURP,及cystolithotripsy,采TIVG(propofol+sulfentanyl)氣管插管,rocuronium 肌松。除標準監測外,使用TED probe (CardioQ, Deltex Medical)。
術前計算的體液缺失約1000ml,以等張 性Lactated Ringer's 500ml 以及 6% hydroxyethyl starch (Voluven) 500ml補充,之後TED的基礎值,心博量由57ml上升至82ml,心輸出量3.2 ->4.7 L/min,FTc (一種該儀器經由計算演算出來的參數 flow time corrected for heart rate,用來評估血管內血管容量程度intravascular volume status)顯示適當的血容量反應(+10% 從328 ->361ms)。
沖洗液使用含5% sorbitol (Baxter),液體高度60 cm。
手術到60分鍾,TED顯示心博量上升到114 ml, 心輸出量 7.2/min,FTc 從328 ->399,通知外科醫師可能可能發生TURP syndrome,急抽血鈉值,從142 掉到 118 mmol/L。
此時血壓同步掉到 90/60, 心跳 62/min,TED的其他參數,Mean systolic blood flow acceleration 4.8->6.6 cm/ s2 , peak velocity 43 ->64 cm/s.
經過一番緊急處理,病人在手術後4小時才恢復意識。
以 上匯報,供戰友參考。Transurethral Resection Syndrome Detected and Managed Using Transesophageal Doppler. anaesthesia & analgesia 2008;107(3):921-5.
最後回應樓主的開版宗旨,要預防TURP syndrome,從根本上杜絕低滲透性沖洗液,才是正本清源之道。外科技術與材料的改進,遠比事後的監測來的有效。